Durante generaciones escuchamos la advertencia: “¡Abrígate que te vas a resfriar!”. La ciencia tradicional refutó esta sabiduría popular, insistiendo en que la verdadera causa del resfriado son los virus. Sin embargo, investigaciones recientes demuestran que el frío es un factor importante en la disminución de las defensas contra estos agentes. Este es el motivo por el que la temporada de resfriados coincide exactamente con el invierno.
Guardianes nasales
La ciencia siempre ha sostenido que los virus —principalmente rinovirus— son los causantes de la enfermedad. Si bien es cierto que el frío no genera virus de la nada, un estudio de la Universidad de Harvard de 2022 demostró que el verdadero problema radica en la respuesta de tu nariz al enfriarse.
Las células nasales, que actúan como la primera línea de defensa, emplean un arma poco conocida pero brillante: las vesículas extracelulares (Fig. 1). Estos “guardianes en miniatura” son paquetes defensivos que las células de la nariz lanzan al moco. Su misión es actuar como señuelos para capturar e inactivar los virus antes de que infecten las células nasales. Para lograr esto, las vesículas tienen hasta diez veces más receptores de adhesión a los virus que una célula normal, neutralizando así al patógeno.
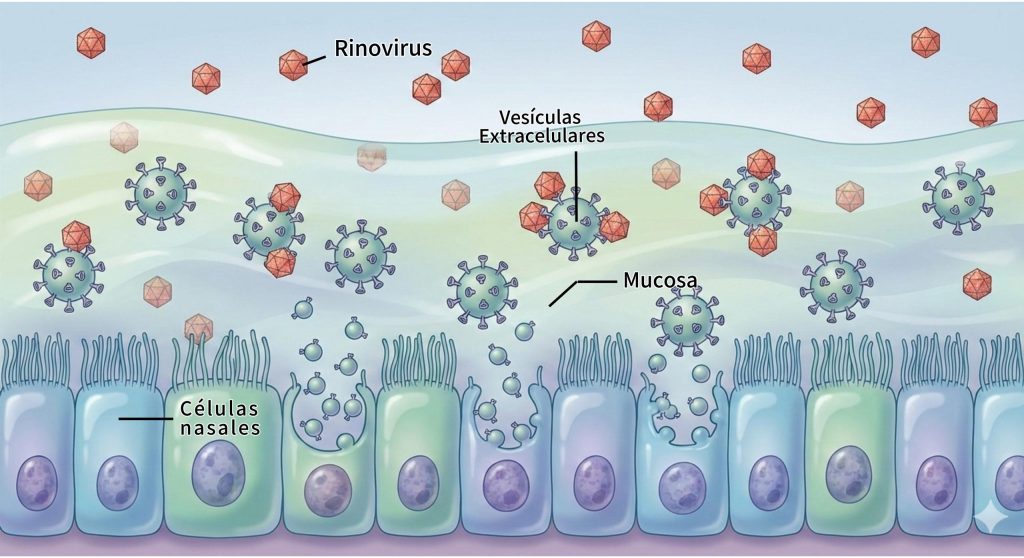
Apagón inmunológico
Los investigadores expusieron células nasales humanas a 4 grados Celsius (temperatura típica dentro de la nariz en un día frío) y las compararon con la respuesta a 37 grados Celsius (temperatura corporal normal). Los resultados fueron contundentes: al bajar la temperatura a 4 grados Celsius, la producción de estas vesículas defensivas se desplomó en un 42 por ciento. Es como si casi la mitad de los “guardias de seguridad” se fueran a casa, dejando la entrada del cuerpo mucho menos protegida.
La armadura del virus
El efecto del frío no se limita a “apagar” nuestras defensas; también le da una ventaja estructural al propio virus. Los virus respiratorios, como la influenza y el rinovirus, están envueltos en una capa externa de lípidos, una especie de armadura de grasa que los protege.
Bioquímicamente, esta capa es altamente sensible a la temperatura. En ambientes cálidos (como el interior de un cuerpo), esta capa lipídica se vuelve fluida o se “derrite”, volviendo al virus inestable y menos infeccioso. Sin embargo, cuando la temperatura ambiente cae, esta capa se solidifica, funcionando como una coraza rígida. Este proceso de estabilización lipídica no solo permite que el virus sobreviva más tiempo en el aire o sobre superficies inertes, sino que también facilita su transmisión por aerosoles.
El aire frío y seco del invierno permite que las microgotas que contienen el virus se evaporen rápidamente, dejando al núcleo viral estable flotando como polvo infeccioso por períodos prolongados. Simultáneamente, provoca que los vasos sanguíneos de las vías respiratorias se contraigan para conservar calor, lo que reduce el flujo de glóbulos blancos a la zona y dificulta una respuesta rápida.
La parálisis ciliar
Además de interferir con la producción de vesículas de defensa, el frío afecta la función física de limpieza del sistema respiratorio. La superficie de las células nasales está cubierta por millones de estructuras similares a pelos, llamadas cilios. Estos cilios se mueven coordinadamente y de forma rítmica —como un campo de trigo con el viento— para barrer continuamente la capa de moco hacia la parte posterior de la garganta, eliminando así los patógenos atrapados, incluyendo los virus que no fueron neutralizados por las vesículas extracelulares.
Este mecanismo se denomina aclaramiento mucociliar y es un componente esencial de la inmunidad innata. Estudios de fisiología respiratoria han demostrado que cuando la temperatura del epitelio desciende solo unos pocos grados, la frecuencia del batido ciliar se reduce drásticamente. Menos movimiento ciliar significa un moco estancado y una eliminación de virus mucho más lenta. De esta forma, el frío ejerce una triple acción negativa sobre la defensa nasal.
Estrategia invernal

La próxima vez que sientas ese aire frío en tu rostro, recuerda que está bajando las defensas bioquímicas de tu nariz. Por eso, el uso de bufandas no es mera moda, sino una estrategia de termorregulación personal que te ayuda a preservar la inmunidad innata. Al mantener la nariz caliente, aseguras que tus células epiteliales sigan liberando estos “guardianes en miniatura” al 100 por ciento y que el batido ciliar no se ralentice.
Además se recomienda utilizar un humidificador en interiores, especialmente en el hogar y en la oficina, para mantener la humedad relativa por encima del 40 por ciento. Este ambiente húmedo dificulta la transmisión de virus por aerosoles y favorece el movimiento de los cilios, facilitando el aclaramiento mucociliar. Beber suficiente agua, ya que un cuerpo bien hidratado produce un moco nasal menos denso y más fluido. Una ventilación breve y continúa, crucial para reducir la concentración de polvo infeccioso y aerosoles cargados de virus en el aire interior. Estas son formas sencillas de mantener tus defensas alerta.
Referencias bibliográficas
Barrett B. (2009). Infecciones virales de las vías respiratorias altas. Medicina integrativa, 209–220. https://doi.org/10.1016/B978-84-458-1911-1.50020-8
García-García, J., & Ramos, C. (2006). La influenza, un problema vigente de salud pública [Gripe, un problema existente de salud pública]. Salud pública de México, 48(3), 244–267. https://doi.org/10.1590/s0036-36342006000300009
Khan, D. A., Banerji, A., Blumenthal, K. G., Phillips, E. J., Solensky, R., White, A. A., Bernstein, J. A., Chu, D. K., Ellis, A. K., Golden, D. B. K., Greenhawt, M. J., Horner, C. C., Ledford, D., Lieberman, J. A., Oppenheimer, J., Rank, M. A., Shaker, M. S., Stukus, D. R., Wallace, D., Wang, J., … Wang, J. (2022). Drug allergy: A 2022 practice parameter update. The Journal of Allergy and clinical Immunology, 150(6), 1333–1393. https://doi.org/10.1016/j.jaci.2022.08.028
Lopez, G. U., Gerba, C. P., Tamimi, A. H., Kitajima, M., Maxwell, S. L., & Rose, J. B. (2013). Transfer Efficiency of Bacteria and Viruses from Porous and Nonporous Fomites to Fingers under Different Relative Humidity Conditions. Applied and Environmental Microbiology, 79(18), 5728–5734. https://doi.org/10.1128/AEM.01030-13
Novoa-Herrán S. (2021). Retos y oportunidades en el estudio de vesículas extracelulares: contexto institucional a nivel mundial y situación actual en Colombia. Biomedica: revista del Instituto Nacional de Salud, 41(3), 555–589. https://doi.org/10.7705/biomedica.5749

