Por Yasiel Hernández, Camila Noa, Liz Santos, Elizabeth Driggs, Fabio Castillo, Álvaro Hopkins, Emily Suárez, Amalia Pérez y Araymis Hernández, estudiantes de cuarto año de Periodismo
¿Cómo confirmar si una persona está viva o muerta? La pregunta parece sencilla. Se sabe que una persona está viva si respira, tiene pulso y mantiene la presión arterial. Cuando estos signos desaparecen —y el cuerpo pierde temperatura— la muerte resulta evidente. Sin embargo, el problema se vuelve complejo cuando el corazón sigue latiendo gracias aun respirador que aporta oxígeno, mientras el cerebro ha sufrido un daño irreversible. Entonces, en esos casos,… ¿Está esa persona viva o muerta?
Aquí comienza un dilema que ocupa a la medicina moderna desde hace décadas: la muerte encefálica, un diagnóstico que indica la pérdida irreversible de todas las funciones del encéfalo, incluyendo el tronco cerebral. Está última es la estructura que permite respirar, sostener la presión arterial y mantener la mínima conciencia necesaria para despertar.
En términos simples, sin tronco cerebral funcional no existe vida neurológica posible. Por eso, cuando la medicina certifica una muerte encefálica, la persona se considera fallecida incluso si un respirador mantiene el resto del cuerpo activo. Pero, en algunos casos, el diagnóstico de muerte encefálica puede ser complejo e incluso manifestarse en fenómenos no antes registrados en los historiales médicos.

Y fue precisamente esto con lo que el doctor en Ciencias Médicas y uno de los neurofisiólogos y bioeticistas más reconocidos de Iberoamérica, Francisco Calixto Machado, se encontró al viajar a Nueva Jersey, Estados Unidos en septiembre de 2014. Tenía ante él un caso que desafió todo lo que la literatura científica describía hasta entonces: el caso de Jahi McMath.
Machado lleva más de 30 años dedicado al estudio de los desórdenes de la conciencia y a la defensa científica del diagnóstico de muerte encefálica. Sin embargo, cuando analizó la historia clínica de Jahi —una adolescente estadounidense declarada en muerte cerebral en 2013— se enfrentó a un rompecabezas fisiológico que nunca antes había visto.
Su aporte fue considerado pionero porque demostró algo que nadie había documentado antes. La paciente presentaba un conjunto de signos que no encajaban en ninguna categoría diagnóstica existente.
No era coma, no era un síndrome de vigilia sin respuesta (pacientes que no muestran respuesta motora voluntaria luego de recuperarse de un coma), no era estado de mínima conciencia (pacientes que hacen algunas cosas que indican cierto grado de conciencia de sí mismos y su entorno luego de recuperarse de un coma), no era síndrome de enclaustramiento (pacientes que experimentan cuadruplejía y parálisis bulbar debido a daños en el tronco encefálico) y, sorprendentemente, tampoco cumplía completamente los criterios clásicos de muerte encefálica.
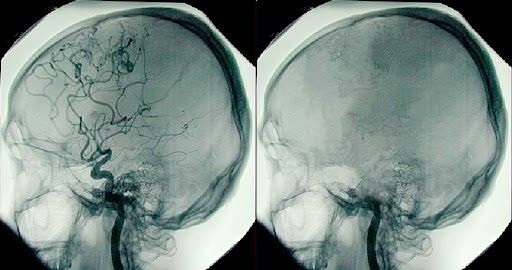
El doctor comprobó que Jahi tenía ausencia total de reflejos del tronco cerebral, un criterio esencial de muerte encefálica. A la vez, registró actividad cerebral organizada en el electroencefalograma (EEG), con amplitud superior
a 2 μV (microvoltio), incompatible con un electroencefalograma inactivo.
Además, documentó preservación de todas las bandas de variabilidad de la frecuencia cardíaca (HRV, según sus siglas en inglés) y una reactividad autonómica específica ante un estímulo afectivo llamado “Mother Talks” (“Madre habla”).
Este detalle fue importante, y es que cuando la madre le hablaba con contenido emocional, el sistema nervioso autónomo de Jahi —supuestamente inactivo en muerte encefálica— respondía de forma clara y reproducible. Ese patrón, por tanto, sugiere la existencia de procesamiento emocional subcortical residual. No existe pensamiento, ni tampoco conciencia plena, pero sí una reacción neurológica específica al vínculo afectivo.
En palabras de Machado, publicadas en Neurocritical Care: “Jahi mostró varias características clínicas de un estado de muerte cerebral, pero no estaba muerta. Se encontraba en un estado de desorden de la conciencia no descrito previamente.”
Ante ese vacío conceptual, el doctor propuso una nueva categoría diagnóstica: “Responsive Unawakefulness Syndrome” (RUS), el “Síndrome de No-Despertar Responsivo”, en español. La idea se explica con sencillez para el público, aunque descansa sobre fundamentos sólidos. “No-despertar” significa que la persona no abre los ojos, no muestra ciclos sueño–vigilia ni alcanza el arousal necesario para cualquier interacción consciente. “Responsivo” indica que, a pesar de ello, existen respuestas autonómicas emocionales específicas y reproducibles, demostradas mediante análisis neurofisiológicos.
En pocas palabras, no despierta, pero siente a nivel subcortical, donde se encuentran todas las estructuras cerebrales ubicadas debajo de la corteza cerebral .
La reactividad autonómica al estímulo “Mother Talks” fue la piedra angular de esta propuesta. Como señala Machado, “la reactividad autonómica al estímulo ‘Mother Talks’ demostró preservación funcional en distintos niveles del sistema autonómico”. Ese hallazgo contradecía la idea, hasta entonces aceptada, de que la desaparición de los reflejos del tronco
cerebral implicaba la pérdida absoluta de toda función subcortical.
Cabe destacar que el profesor Machado no cuestiona la validez de la muerte encefálica. Al contrario, la ha defendido durante décadas. Su investigación muestra que existen casos extremadamente raros con patrones atípicos. En esas circunstancias, considera imprescindible aplicar pruebas confirmatorias obligatorias —EEG, estudios de perfusión cerebral y análisis neurofisiológicos profundos— antes de llegar a un diagnóstico definitivo. Lo cual implica reconocer que puede existir una lesión del tronco cerebral junto a funciones subcorticales residuales.
Fue así como el “Síndrome de No-Despertar Responsivo”, una teoría de la conciencia nunca antes mencionada figura como un hallazgo científico dentro del campo de las neurociencias, abre un campo entero de investigación.

Felicito a Yasiel Hernández, Camila Noa, Liz Santos, Elizabeth Driggs, Fabio Castillo, Álvaro Hopkins, Emily Suárez, Amalia Pérez y Araymis Hernández, estudiantes de cuarto año de Periodismo. Han publicado un trabajo periodístico del más alto nivel, sobre uno de los temas más complejos de las ciencias médicas. Felicidades!